1. 外科麻酔システムの主な機能
外科麻酔システムは、手術や麻酔の臨床情報をより適切かつ正確に記録および管理し、医師や麻酔科医の作業効率を向上させることができます。主に患者の手術や麻酔の申請、承認、手配に使用され、手術中の患者の医療指示、術中費用、その他の情報を正確に記録し、バイタルサインや心拍数、血圧などのその他の監視データを追跡します。 、血中酸素飽和度情報、術後の医師の指示の入力。病院での手術と麻酔の手配は複雑なプロセスですが、手術麻酔システムは病院での手術が合理的、効果的、安全に行われることを効果的に保証します。
2. 手術麻酔に関わる診療科
1. 患者のいる診療科:手術前に医師が手術申請書を発行し、手術担当医を紹介します。
2. 外科医長:患者の外科医長は、必ずしも患者の主治医である必要はなく、他科から呼ばれる医師である場合もあります。
3. 薬剤部:手術の麻酔に必要な薬を提供します。(一部の病院には手術室薬局があり、手術薬や健康材料は手術室薬局から直接提供されます)。
4. 衛生材料部門: 外科麻酔に必要な衛生材料を提供します。
5. 血液銀行: 手術患者が必要とする血液を提供します。
6.検査部門:手術中に患者の検査と検査レポートを抽出することができます。
7. 手術室:手術のための場所と手術を行う看護師を提供し、手術室の準備を手配し、診療部門から病院の手術看護師を手配します。
8. 麻酔科:主に術前の訪問、手術中の患者の麻酔、麻酔前後の準備と治療、患者のモニタリングと治療、応急処置の回復、痛みの治療などを担当します。
9. 麻酔回復室: 麻酔回復室は麻酔科の重要な構成要素の 1 つであり、その主な任務は麻酔回復期間中の患者の安全を確保することです。全身麻酔の回復期間には導入期間と同じリスクがあり、患者はこの期間中いつでも呼吸、循環、神経系、代謝などの変化を経験する可能性があります。患者が手術期間をより安全かつ効果的に過ごし、術後の合併症を防ぎ、早期かつ包括的な回復という目標を達成できるようにするには、全身麻酔および局所麻酔を受けるすべての患者に対して定期的な麻酔後モニタリングを実施する必要があります。
10. 看護部門: 患者引き継ぎ記録と術後の兆候記録をしっかりと作成します (病院の特定の規定を参照)。
11. 料金室:手術患者の手術費用を徴収します。
3. 外科麻酔に関わる人材と業務内容
1. 外科医長:外科医長とは、主に手術を担当する医師です。
A. 手術計画の策定
B. 手術申請書の発行
C. 手術の実施
D. 術後の訪問
2. 助手: 助手は外科医長の業務を補佐するものです。
A. チェックリストを発行する;
B. 術前医師の指示書を発行する;
C. 患者の状態についていつでも外科医と連絡を取る; D.
患者自身の状態を理解するために患者と連絡を取る; F. 術者に、手術中の準備や関連注意事項について、専門的かつ患者的かつ詳細な指示を提供する; G.回復状況を理解し、専門的なアドバイスを提供し、術後のリハビリテーションを指導するための術後の訪問。
3. 麻酔科医:麻酔科医は周術期(手術中、手術前後)に患者の医学的問題を治療する必要があります。
麻酔科医は手術前に状態を判断し、患者の体調に応じた個人差を考慮して治療計画を立て、手術中は高度な機器を使用して患者の生命機能を監視します。
術前訪問の内容:麻酔前に患者を訪問し、カルテを読み、患者の全体的な状況を把握し、以前の手術歴、麻酔歴、術前の準備に重点を置き、必要な検査を行います。同時に、手術や麻酔に対する患者の不安や意見、要望を理解し、必要な説明を行います。同時に、麻酔によって起こり得るリスクや合併症についても患者の家族に説明する必要があります。患者様の協力度や手術方法に応じて、適切な麻酔薬や麻酔方法を選択し、必要に応じて術前準備について補足意見を述べます。
A. 手術前に来院し、患者が手術麻酔に耐えられるかどうか担当医師と相談して決める
B. 使用する麻酔の種類とモニタリング方法を決定する
C. 患者に麻酔を行う
D. きちんと仕事をする循環を含む外科的麻酔プロセスの監視、呼吸、水電解質、体温、その他の機能の継続的な監視
E. 回復室の患者に対する医師の指示に責任を負い、患者の入院と退院を決定します。

4. 副麻酔科医:
A. 主麻酔医の作業を補助する;
B. 麻酔記録シートに注意深く適時に記入し、手術中 5 分ごとに血圧、脈拍、呼吸、酸素飽和度を記録する。必要に応じて、心電図、中心静脈圧、尿量、体温、呼気終末二酸化炭素、血液ガス分析などを監視し、30分ごとに記録します。状態が不安定な場合は、繰り返し監視し記録する必要があります。手術中は、麻酔中の投薬量、輸血量、体液損失、主な手術手順、および関連する合併症が詳細に記録されました。
C. さまざまな状態や手術に応じて、患者の継続的なモニタリング、合併症の予防、事故のタイムリーな処理、合併症の治療のための診療科の支援など、麻酔後のさまざまな治療を適切に行い、患者ができるだけ早く回復できるようにします。

5.手洗い看護師:手術に直接参加し、医師と協力して手術の全過程を完了します。その作業範囲は、器具、材料、さまざまな物の移送など、無菌領域に限定されます。無菌領域で働くため、手と腕を洗い、無菌手術用ガウンと無菌手袋を着用する必要があるため、手洗い看護師、滅菌看護師、または外科看護師とも呼ばれます。
A. 手術の前日には、患者がどのような手術を行うのか、医師の手術に対する特別な要件を理解し、局所の解剖学的構造と手術の手順を熟知し、手術者と協力して手術を完了します。
B. 15 分前に手を洗い、手術に必要なさまざまな備品を確認し、手術前に巡回看護師とガーゼ、ガーゼパッド、器具、縫合糸の数を確認し、手術者が患者の皮膚を消毒するのを支援し、治療用タオルを敷いて、無菌操作規則を厳守し、手術台の清潔さと乾燥に注意し、汚染されている場合はすぐに交換します。
C. 手術の経過観察に集中し、器具の移送は迅速かつ正確に行うこと、使用した器具は直ちに乾燥させて元に戻し、患者に装着しないこと、手術標本は病理検査に送ること。
エ 体腔を閉じる前に、手術に携わる医師や看護師がガーゼ、ガーゼパッド、器具、針などの枚数を数え、手術回数が完全に一致した場合にのみ体腔を閉じることができます。
オ 手術後は、一般器具及び精密器具を洗浄し、乾燥させて元の場所に戻してください。
F. 操作全体を通じて代替は行われません。
6.巡回看護師:外科手術の協力には直接参加しないが、固定された手術室に配属され、手洗い看護師、術者、助手、麻酔科医らと協力して手術業務を遂行する。間接的に協力する範囲は無菌領域の外で、患者、外科従事者、麻酔科医などの職員の間であり、巡回看護師と呼ばれます。
A. 手術室で物品を準備する;
B. 患者を手術室に連れて行く;
C. 麻酔の注入と位置決めを手伝う;
D. 手術スタッフの手術領域の皮膚の消毒を手伝い、手術スタッフの手術用具の着用を手伝うガウン; 外科看護師に確認し、手術器具やアイテムなどを記録します。
E. 患者の手術位置を調整し、手術部位を完全に露出させます。手術中に薬剤輸血が必要な場合には、チェック体制を徹底する必要がある。
F. 手術の進行状況を注意深く観察し、必要な物品を時間内にテーブルに供給し、医師の口頭指示を実行して記録し、麻酔科医の状態観察を支援し、救助に協力し、体腔を閉じる前に機器と機器をチェックし、外科看護師と再度項目を確認し、記録します。
G. 傷に包帯を巻き、傷の周りの血液を取り除くのを手伝い、持参したアイテムを数え、患者を麻酔科医のいる病棟に送り返し、アイテムを返却する、手術室でアイテムを整理し、定期的に消毒する手術が重度の感染症または特定の感染症の場合は、特別な治療が必要です。
H. 常に部屋の清潔に注意し、照明と室温を適切に調整し、医師の汗を拭き、手術に必要な物品を適時に追加し、将来の参照のために記録します。
I. 看護記録を整理する。
7. 回復室の看護師
A. 麻酔科医に患者の術中の状況を尋ねる
B. 点滴や輸血の流れをスムーズに保つために、点滴装置、各種ドレナージチューブ、陰圧装置を適切に配置し、スムーズな輸血を確保する輸血の進行状況; C.
留置尿道カテーテル法ではカテーテルを強化し、時間内にバッグ内の尿を取り出し、尿量を記録する必要がある;
D. 呼吸器系の問題を時間内に見つけて対処する;
E. バイタルサインを適切に監視する、心電図、血中酸素飽和度、タイムリーな対症療法;
F. 観察 頭蓋脳外傷患者の患者の意識、瞳孔の大きさと光の反応、手足の動き、術後の出血など; G. 術後の
痛みを安全かつ適切に緩和する;
H. ヘルプ必要に応じて、患者に四肢の運動と深呼吸を行わせる人工呼吸器補助呼吸;
I. 全身麻酔下で患者の意識、四肢の活動、筋緊張の回復および皮膚の色を観察し、血圧、脈拍、呼吸、および血中酸素を測定する必要に応じて 5 ~ 10 分間飽和させ、記録を作成します。
J. 蘇生室での出来事と救急医療記録の記録;
注: 主に病院の特定の規定に依存する、主任外科医と副医師、主任麻酔科医と副麻酔科医の間に厳密な役割分担はありません。手術中に助手がいない場合は、助手の業務はすべて執刀医が行います。手術中に副麻酔科医がいない場合には、主任麻酔科医が副麻酔科医の仕事も行います。
4. 操作上のキャラクター間の関係
手術においては、外科医、麻酔科医、外科看護師は互いに助け合い、協力し合う関係にあります。
外科医の手術命令
外科看護師は手術医の指示に従って手術を手配します。
麻酔科医は外科医師の指示に従って患者様の事前訪問を行い、訪問結果を外科医師にフィードバックします。
作戦を成功させるためには、三者が全面的に協力しなければなりません。麻酔科医は手術を成功させるための必須条件であり、外科医は手術を成功させる鍵であり、外科看護師は手術の成功を保証するものです。
外科医は病気を治療し、麻酔科医は命を守ります。麻酔と手術は実際には双子の兄弟であり、どちらか一方がなければ機能しません。麻酔の準備の一般的なプロセスには、麻酔器、モニター、薬剤、液体、そして経路の確立が含まれます。私たちにとって 2 つの経路は非常に重要です。1 つは静脈アクセスで、もう 1 つは気管内挿管です。私たちは患者の安全を確保する必要があります。酸素バランスは、患者の生命指標、麻酔の深さ、意識、血圧、呼吸、脈拍、体温、酸塩基平衡、および電解質の一連のプロセスを制御することができ、手術と麻酔は緊密に連携する必要があります。手術がどれくらいの時間続くかは、麻酔をどのくらい持続するかによって決まりますが、長時間の場合、まず、手術が完了するまでに麻酔をする必要があります。2回目の手術後は長時間起きていることが許されないため、外科医は手術時間や手術ステップについて麻酔科医と緊密に連携し、麻酔科医は手術ステップに応じて薬剤を決定する必要があります。
5. 外科麻酔に関する文書
1. 手術申請書:手術通知書は、手術科の外科医が手術患者に対して発行する書面による通知です。限られた時間内(通常は 1 日前)に手術室に送られ、術前準備が行われます。手術通知書は手術部門と手術室をつなぐものであり、手術室での作業はすべて手術通知書に基づいて行われます。
術前手術用品の準備のためのガイドです
手術通知に基づいて手術が行われます
問い合わせおよび統計作業の基礎になります
手術、手術時間、血液準備、備考(通常、手術中に必要な特別な機器)
2. 手術の同意:医師は手術前に患者または家族に手術中または手術後に起こり得る危険性を説明し、起こり得る危険性を文書に列挙し、手術を行う前に患者または家族に署名と同意を求めなければなりません。操作。手術同意書は病院によって、手術通知、手術同意書、手術インフォームド・コンセント、手術自発書、術前会話記録などの名称が異なりますが、その内容、性質、機能は一貫しています。
手術同意書の記載内容は、⑴患者の基本情報、⑵術前診断、⑶計画された手術計画、⑷手術中および手術後に起こり得る合併症や事故、⑷手術のリスク、⑵手術のリスク、⑷手術のリスクなどです。
3. 看護記録シート:看護記録シートには、術前看護記録シート、術中看護記録シート、術後訪問看護シートが含まれます。病院によっては異なる場合があり、術前の診察票は医療記録に添付されている病院もあれば、術後の診察票は病院自体が保管しているところもありますが、これは主に病院の特定の規定によって異なります。
3.1.1 術前訪問内容:
A. 手術前日に巡回看護師が病棟を訪問し、患者の状態を把握する;
B. 心理的ケアを行い、患者の恐怖や緊張を和らげ、手術を受けてもらう最高の状態で。
C. 手術室に入る前の準備を普及・教育し、患者が意識的に協力して手術前に準備できるようにする。手術の安全性を確保する;
D. 患者が麻酔の実施によりよく協力し、スムーズに周術期を過ごすことができるように、麻酔と術後の注意点の協力;
3.1.2 術前訪問リストの内容:
A. 名前、性別、年齢などの患者の基本情報;
B. 患者の計画された手術;
C. 患者のバイタルサイン;
D. を含む患者の病歴現在の病歴と過去の病歴、手術歴、
E、患者の生活習慣、手術に対する患者の態度、
F、患者に紹介された訪問内容、
注:問診後、他の看護師と相談し看護計画を立てる患者様から得た情報をもとに計画を立てます。

3.2. 術中記録
1. 基本情報: 診療科、氏名、性別、年齢、病棟、ベッド番号、入院番号;
2. 術前診断、手術名、薬物アレルギー歴、体重、手術室、滅菌バッグモニタリング、検体 病理診断、手術開始時刻、手術終了時刻、その他、デバイスドレッシング名、数量(術前と術後の2欄あり)、デバイス看護師のサイン(手術看護記録シートを時間内に記入するため、術前デバイス看護師が記入) 3.
手術中の看護条件: 入室時間、手術体位、術中の輸血、点滴、尿量、排液チューブ、および特別な器具の使用 (巡回看護師が行う) など:電気止血器の使い方。
4. 帝王切開で出産した新生児の観察・引き継ぎ、退室時間、退室時の血圧、脈拍、意識、皮膚等の状態等、他の看護師に引き継がなければならない事項。輸血の場合は血液型、成分、量、尿の色、性状、量、排液チューブの数と位置、排液の状態を記録する必要があります。
5. 指示カードと身分証明書 手術に使用した滅菌パッケージの滅菌指示カードと体内に埋め込まれた医療機器の身分証明書は、検査後の手術記録の裏面に貼付し、滅菌パッケージとその名称を記載すること。デバイスにはそれぞれマークが付けられます。
3.3.1 術後訪問の内容:
A. 手術の成功を患者に伝え、患者の不安を解消する;
B. 術後に患者に異常がないかを調べる;
C. 術後は適切な食事を摂る;
D.術後短期間に起こり得る不快感の説明、自己調整方法の説明
E. 術後の運動、
3.3.2 術後来院リストの内容
A. 患者の氏名、性別などの基本情報、年齢など;
B. 患者のバイタルサイン;
C. 患者に異常の有無;
D. 術後の体調および患者の回復;
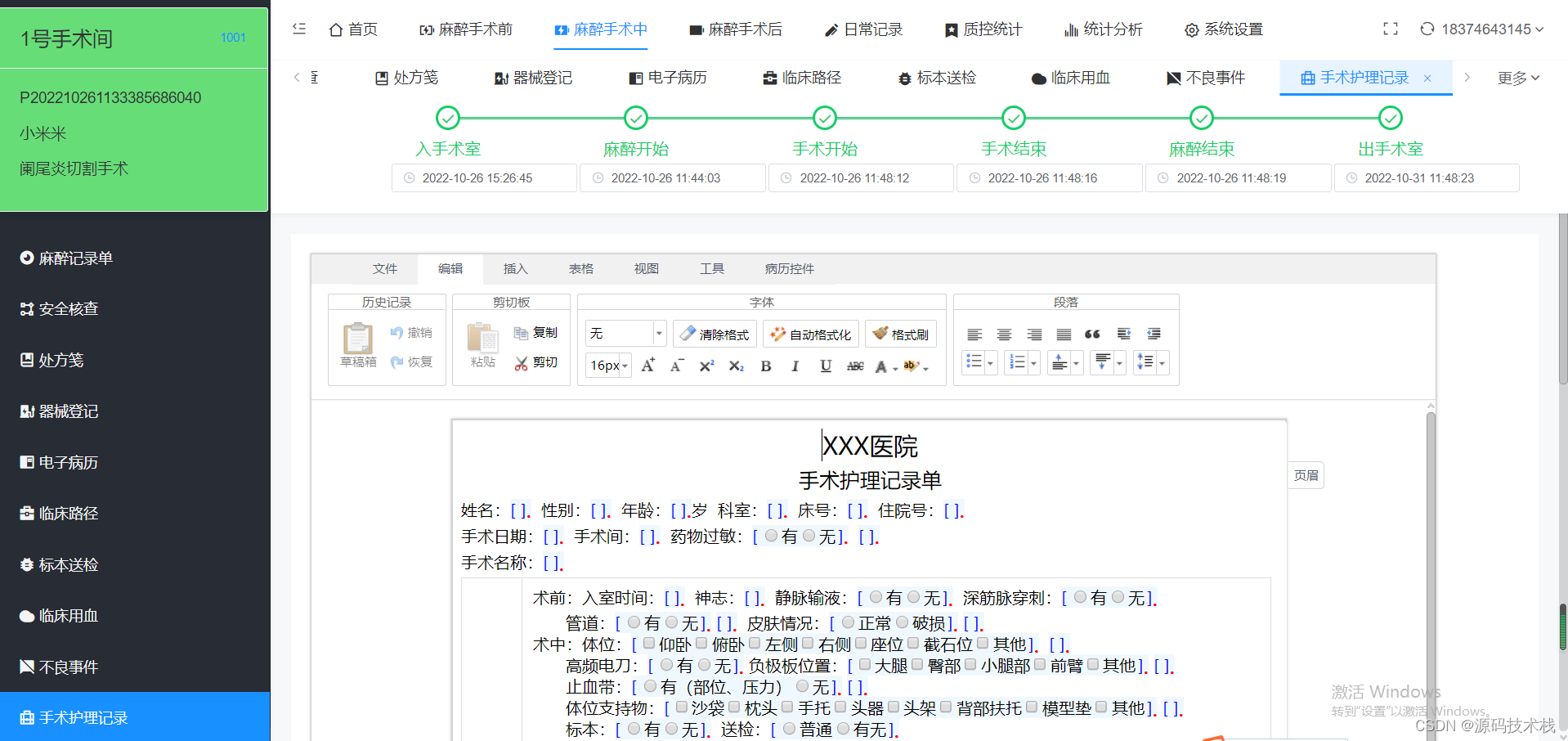
4. 麻酔記録シート:完全な麻酔記録には、麻酔前の訪問、麻酔同意書、手術中の麻酔記録、および麻酔後(麻酔後の回復室、術後の痛みの治療)が含まれます。麻酔前の訪問記録は「麻酔前訪問記録シート」の形式で、手術中の麻酔記録と麻酔後の回復室の記録は「麻酔記録シート」の形式で、術後の鎮痛は「術後訪問記録シート」の形式で記録されます。 「手術痛治療記録シート」を1枚にまとめたデータを完全コピーして保存しております。
4.1 麻酔前訪問記録 麻酔
前訪問記録は通常、「麻酔前訪問記録」の形式を採用しており、別のページとして患者の医療記録と一緒に保管されます。
内容:
1. 一般事項
⑴ 患者氏名、性別、年齢。
⑵診療科、病棟、ベッド番号、入院患者数。
2. 臨床診断:手術を必要とする疾患の臨床診断および合併する他の疾患の臨床診断を含みます。
3. 患者の重要な器官の機能と疾患の状態:主に、患者の基本的なバイタルサイン、心血管系、肺、肝臓、腎臓、その他の重要な器官系の機能、および併存疾患が含まれます。
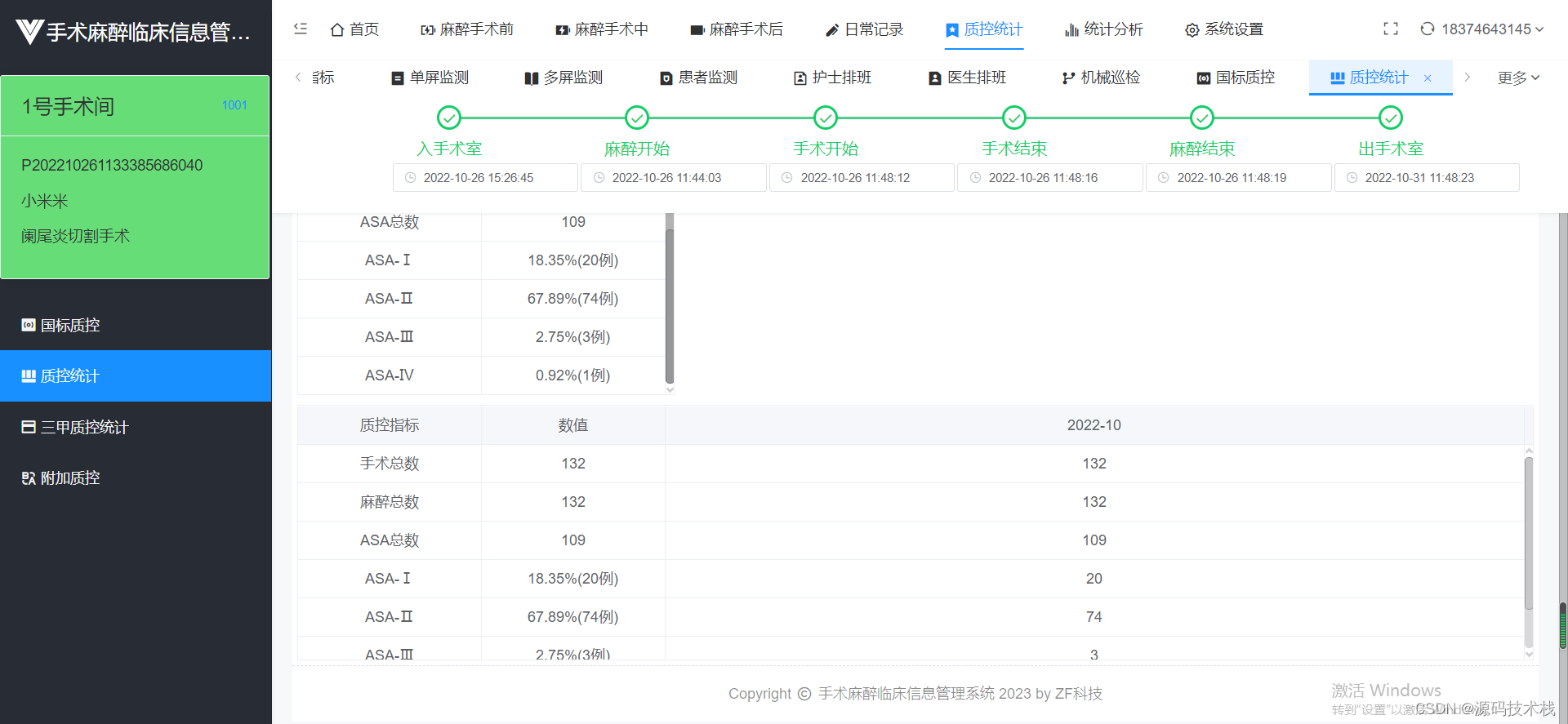
4. 患者の身体状態の分類:一般的に米国麻酔科医協会 (ASA) の身体分類 I、II、III、IV、V に従い、緊急の場合には E が追加されます。
5. 外科麻酔のリスク評価:麻酔手術のリスクは、患者の全身状態と手術の種類に応じて、一般に 5 つのカテゴリーに分類されます。
6. 提案する麻酔法と補助手段:麻酔法には脊椎麻酔、神経ブロック麻酔、全身麻酔があり、麻酔補助手段としてはモニタリング法、管理下降圧法、人工低体温法などがある。
脊髄内麻酔: 脊柱管内のさまざまな空間に局所麻酔薬を注入します。薬剤は脊髄神経根に作用し、一時的に脊髄神経の伝導を遮断し、脊髄神経の支配されている対応する領域に麻酔を引き起こします。これは脊髄内麻酔と呼ばれます。神経軸麻酔にはくも膜下ブロックと硬膜外腔が含まれます。
神経ブロック麻酔: 局所麻酔薬を末梢神経幹の近くに注射し、神経インパルスの伝導をブロックすることで神経支配領域を麻酔します。
制御低血圧:全身麻酔下での手術中に、重要臓器への酸素供給を確保しながら平均動脈圧を人為的に一定レベルまで下げることを指し、血圧の低下と並行して手術野での失血も減少し、手術野が透明になり、神経や血管への偶発的な損傷が減少し、手術が容易になり、手術の精度が向上し、手術時間が短縮されます。
7. 説明が必要なその他の状況:患者の麻酔の合併症を引き起こす可能性がある場合、または患者の安全に影響を与える可能性がある状況では、特別な説明が必要です。
8. 訪問麻酔科医の署名
9. 訪問時間
4.2 麻酔同意書
麻酔同意書は、患者または患者の家族が麻酔前に麻酔の医学的状況を認識していること、および麻酔のリスクを負担する意思があるかどうかを示します。麻酔同意書は通常、別のページにあり、患者の医療記録に保管されます。
麻酔同意書の内容
1.一般事項
⑴ 患者の氏名、性別、年齢。
⑵診療科、病棟、ベッド番号、入院患者数。
2. 術前診断:外科的治療を必要とする疾患の診断および他の併存疾患の診断を含みます。
3. 提案された麻酔方法と補助手段。
4. 患者または患者の家族の麻酔方法に関する知識。
5. 提案された麻酔方法と補助手段の合併症の可能性。
6. 麻酔処置中に使用される麻酔または治療薬の危険性。
7。手術中に発生する可能性のある特殊な状況は、患者の生命を脅かします。
8. 麻酔手術中に誘発される可能性のある疾患、または既存の併発疾患を悪化させる可能性のある疾患。
9. 計画した麻酔方法が失敗した場合は、麻酔方法を変更する必要があります。
10. 麻酔中に自費薬や保険外薬が必要になる場合があります。
11. 患者は手術後に集中治療室(ICU)に入院することがあります。
12. 術後の痛みの管理もお願いします。
13. その他の驚き。
14. 麻酔のリスクに対する患者またはその家族の態度。
15. しゃべる麻酔科医のサイン
16.トークタイム
17.麻酔同意書に署名した人の名前と患者との関係。
4.3 麻酔記録シート
麻酔記録シートの表面の内容
1. 一般事項
⑴ 患者の氏名、性別、年齢、体重、身長。
⑵ 病棟、ベッド番号、入院番号、麻酔日、麻酔記録の 1 ページ番号。
(3) 手術前後の診断、実施する手術名と実施する手術。
⑷ 麻酔前の薬剤:薬剤名、投与量、投与経路、時間。
⑸麻酔前の患者の基本的なバイタルサイン:呼吸、心拍、血圧、体温
⑹手術と麻酔を行った医師の名前、手洗い看護師と訪問看護師の名前。
⑺ 特殊な条件:高血圧、冠状動脈性心疾患、重度のアレルギー、血液疾患、緊張性気胸、重症筋無力症など、麻酔周囲の患者の安全を脅かす可能性のある疾患。
2. 麻酔プロセス
(1) 麻酔方法:実施した麻酔方法を記録します。
(2) 呼吸管理:麻酔過程中の患者の自発呼吸または人工呼吸を記録し、自発呼吸中の酸素吸入モードを示し、人工呼吸中の人工呼吸モード、使用する呼吸回路、呼吸モニタリング指標を示す。
⑶ 神経軸麻酔 脊柱管麻酔時の患者の体位、穿刺ギャップ、穿刺針の種類と傾斜方向、穿刺方法(正面挿入、側方挿入)、カテーテル挿入方向、硬膜外腔における硬膜外カテーテルの深さ、麻酔面を記録する。
(4) 気管内挿管:挿管ルート(経口、鼻腔、気管切開)、カテーテル位置(気管内、気管支内)、方法(明所視、盲検法、気管支鏡検査)、カテーテルサイズ、導入方法(覚醒、表面麻酔、全身麻酔)、プロセス。
穿刺:体腔内に穿刺針を刺して分泌物を採取したり、検体検査のために体腔内にガスや造影剤を注入したり、体腔内に薬剤を注入したりする診断・治療法です。
⑸ 神経ブロック:穿刺ルートと穿刺方法。
⑹ 麻酔薬:局所麻酔薬、全身麻酔薬、筋弛緩薬、麻酔補助薬等の薬剤名、投与量、投与経路及び投与時間。
⑺ 麻酔の開始時間と終了時間。
(8) イベントの内容、イベントの開始時刻、終了時刻を記録します。
3. 手術プロセス
(1) 患者の体位:手術中の患者の体位を記録し、手術中の体位の一時的な変化を記録します。
⑵主な手術手順:重要な手術手順を時系列に沿って備考欄に簡潔に記録します。
(3) 手術中に患者の安全を脅かす重要な状況。
⑷ 運転開始時刻と終了時刻
4. 麻酔中のモニタリング
(1) 麻酔中のモニタリング指標: 麻酔中は主に患者のバイタルサイン、内部環境、麻酔深度をモニタリングします。一般的なモニタリング方法には、Bp、P、R、T、SpO2、CVP、CO、PETCO2、BIS、尿量、尿比重、血液ガス分析などが含まれます。状態が安定している場合、基本的なバイタルサインである Bp、P、およびR は 5 ~ 10 分ごとに記録する必要があり、変化が発生した場合は随時記録し、その他の監視結果は随時記録する必要があります。(注:BP:血圧、T:時間、SpO2:血中酸素飽和度、CVP:中心静脈圧、CO:PETCO2:呼気終末二酸化炭素分圧) 記録、横軸は時間、縦軸はモニタリング指標
(記号で示します)。SBp、DBpを∨、∧、Pを・、Rを○、鼻咽頭温度を△、直腸温度を×、血液温度を▲で表します。他の監視指標は監視値を直接記録します。
(SBP:最高血圧)
⑶ 手術中の失血量と体液喪失量を監視し、記録します。
5. 考えられる術中症状:手術中の嘔吐、喉頭浮腫、喉頭けいれん、気管支けいれん、心筋虚血、肺水腫、低酸素症、発熱など。発生時間と時間、治療または救助措置を示す必要があります。
5. 麻酔中の治療:
1 術中輸液療法: 輸液の種類、量、経路、使用時間を適時に記録する必要があります。
⑵ 術中の血液製剤の治療:手術中に血液製剤を使用する必要がある患者については、血液製剤の種類、量、経路、時間を適時に記録します。
(3) 手術中の他の治療薬の使用:手術中に血管作用薬、止血薬、制吐薬などを使用した場合は、薬剤名、投与量、使用経路、使用時間を正確に記録する必要があります。 。
7。麻酔からの回復: 条件付きの病院の麻酔からの回復は、通常、麻酔回復室で完了します。麻酔回復室の記録には、手術室の麻酔記録と同じ要件があります。全身麻酔下の患者の場合、吐き気反射と咳反射の回復時間、気管抜管時間、および抜管プロセスを記録する必要があります。麻酔面は、神経軸麻酔手術の終了時に記録された。
麻酔記録用紙トップページの内容
1.病歴および健康診断の概要
(1) 病歴:現病歴、既往歴、麻酔歴、薬物アレルギー歴など。
(2) 身体検査:心肺状態、脊椎状態など、麻酔に関連する身体検査結果に焦点を当てた、患者の陽性および重要な陰性身体検査結果。
2. 術前の主な臨床検査および検査結果
⑴ 3 つの日常的な結果。
⑵ 肝機能、腎機能、血中電解質、血糖値の結果。
(3) PT および APTT の結果。(注:PT:プロトロンビン時間、APTT:部分活性化プロトロンビン時間)
⑷心電図の結果。
⑸ 胸部X線検査または胸部X線検査の結果。
⑹ 肺機能
⑺ その他の検査結果
3.麻酔の概要: 麻酔の概要には通常、麻酔前の麻酔リスク評価、麻酔方法の実施と選択の理由、麻酔導入、麻酔維持、麻酔回復プロセス、患者のバイタルサイン、麻酔中の内部環境と麻酔深さの変化、および主な治療プロセスが含まれるべきです。 、麻酔効果の評価、麻酔のメリット・デメリット。
4. 麻酔後のフォローアップ:主に術後に麻酔に関連した合併症の有無、合併症があった場合には治療経過や予後、後遺症が残るかどうかを記録します。
術後疼痛治療記録シート 術後
鎮痛の単回投与は、通常、治療薬の要件に従って、麻酔記録シートまたは疾患経過記録に記録されます。術後疼痛の治療に患者管理鎮痛法 (PCA) が使用される場合、通常は「術後疼痛治療記録シート」の形式で作成され、医療記録の別のページに保管される必要があります。
PCA(患者制御鎮痛法):コンピュータ制御下で鎮痛薬を継続的に投与する鎮痛法で、患者自身が自分の状態に合わせて鎮痛薬の投与タイミングや投与量をコントロールできる、理想的な術後鎮痛法です。
術後疼痛治療記録シートの内容
1.一般事項
⑴ 患者の氏名、性別、年齢。
⑵診療科、病棟、ベッド番号、入院患者数。
2. 臨床診断。
3. 麻酔方法。
4. 手術を行います。
5. 術後の痛みの治療
6.痛みの治療の開始時間と終了時間。
7。痛みの治療に使用される薬剤の名前、用量、濃度、使用方法、および調製者の名前。
8. 疼痛治療効果:VASは通常、鎮痛効果を記録するために使用されます。
9. 鎮痛療法における薬物の種類、用量、投与経路の変更。
10. 痛みの治療中の副作用。
11. 痛みの治療を観察する麻酔科医の名前。
4.5 術後経過観察リスト 麻酔
後 3 日目に定期的に来院し、来院時間を記録し、神経系、呼吸器系、循環器系、消化器系、泌尿器系を項目ごとに観察します。合併症が見つかった場合は、経過観察を継続し、関連情報を記録し、患者が治癒するまで状態を分析し、外科医と一緒に治療する必要があります。重篤な合併症を有する場合には、主治医または麻酔科部長に報告し、麻酔法、手術の種類、患者の手術状況に応じて重点的にフォローアップし、詳細な記録を残す。合併症の発生時期、期間、対策と効果などを詳細に記録する必要があります。
内容:
(1)全身麻酔
①気管挿管後の合併症、鼻、歯、口腔、喉の損傷がないか確認します。嗄れ声、喉の痛み、喉頭浮腫、咽頭炎、声帯麻痺、皮下気腫、縦隔気腫、咳、痰詰まりなどの有無にかかわらず。
②開胸術は無気肺、続発性肺炎、緊張性気胸などの有無を知ることができ、胸腔ドレナージの状況も記録する必要があります。
(2) 脊髄内麻酔
①麻酔効果が弱まった時刻と感覚異常の有無を記録します。触覚、痛み、温度、振動、体位などの異常があった場合、それが強まる人は「知覚過敏」、弱まる人は「知覚過敏」として、発生時刻、持続時間、範囲、治療効果を記録します。 。
② 穿刺箇所に発赤、腫れ、圧痛などの感染の兆候がないか確認します。
③下肢の活動性や筋力、馬尾症候群の有無に注意する。
④頭痛:頭痛の場所、発症時間、持続時間、体の部位と頭痛の関係、吐き気や嘔吐の併発の有無、首のこわばり、めまい、聴覚と視覚の状態、複視を記録します。脊椎麻酔後に持続的な頭痛、首のこわばり、嘔吐がある場合は、髄膜の炎症を示しているため、注意深く経過観察する必要があります。
⑤尿閉の有無。カテーテル挿入が行われた場合は、時間と頻度、および留置カテーテル挿入が必要かどうかを記録する必要があります。
(3) 頸神経叢、腕神経叢ブロック
①麻酔効果が落ち着く時間と感覚異常の有無を記録します。
②呼吸は正常か、胸の圧迫感や持続時間はあるか、発育は正常か。
③上腕部の活動。
④循環器系に関しては、どのような麻酔経過観察であっても検査・観察を行う必要があります。血管収縮薬に関連する低血圧、徐脈、持続性高血圧または頻脈などの関連症状を記録する必要があり、麻酔前に血管疾患のある患者にはさらに注意を払う必要があります。
⑤麻酔科医のサイン。
4.6 手術記録シート
手術記録は、執刀医または第一助手が「手術記録シート」に記入し、上長医師が署名します。手術後 24 時間以内に完了します(重症患者は時間内に完了します)。その内容は次のとおりです。
(1) 操作の日付と時刻。
(2) 術前診断。
(3) 操作の名前。
(4) 手術後の診断。
(5) 手術に参加する医療関係者。
(6) 麻酔方法及び麻酔担当者。
(7) 麻酔前および手術中の薬剤。
(8) 外科的処置。患者の体位、皮膚の消毒とドレーピング方法、手術切開、露出方法、探索過程と所見、手術続行の判断根拠、手術の主な手順、使用する縫合糸の種類と本数、縫合方法、ドレナージなど材料とその配置 吸引または抽出された物の場所と数、名前、性質と量、検査、培養または病理検査のために送られた検体の種類、手術中および手術後の患者の状態と麻酔の影響、失血と血液輸血、輸液の内容と量を待ちます。
(9) 作業中に事故が発生した場合、救助措置とその過程を詳細に記録する必要があります。








